流産を経験された方へ
流産の主な原因は、実は染色体の異常なのです。流産と染色体について説明します。
1. 流産(自然流産)とは
流産(自然流産)とは妊娠の途中で胎芽の発生が停止し、あるいは胎児拍動が停止して胎児が死亡してしまい、受胎産物が体外に排出される現象です。自覚した妊娠のおよそ15~20%で流産が起こるといわれていますから、どの妊婦さんでも起こる可能性があります。
2. 流産の主要な原因は染色体異常
流産を経験されたカップルにとっては大変なことで、「何が原因だったのだろうか」とお悩みになるかもしれません。
しかし、これまでの調査によると、流産の6割ほどに何らかの「染色体異常」が見つかっていて、それが流産の原因になっていることが分かっています。
3. 「染色体」って何?
人間の全ての現象を担っているのが遺伝子です。人の皮膚、毛髪や目の色をはじめ、個人の形態的特徴や、性別などほとんどすべては、遺伝子の組み合わせとその働きによって決まっています。
受精から発生、発達に関わる現象も、遺伝子の働きによると言えます。
人の場合、遺伝子は22,000個ほど存在しますが、これらの遺伝子(DNA)の繋がりがコイル状に何重にも捲かれて太くなったものが染色体です。
この染色体は、人を構成しているすべての細胞に存在していて顕微鏡で見ることができます。どの人種でも、男性も女性も同じ数の決まった形の染色体を持っています。1つのセットは通常46個の染色体で、22対の常染色体と2個の性染色体から成り立っています。(男性と女性はXとY染色体だけが違います)
これらの染色体の数が多くなったり少なくなったり、形が変わってしまったものが染色体異常です。
例えば、いずれかの染色体の数が1個多く3個になる(トリソミーと言います)と、その染色体に含まれる遺伝子がすべて1個ずつ過剰になります。遺伝子の働きはその数に比例しますから、トリソミーになるとその染色体のすべての遺伝子の働きが通常の1.5倍となり過剰になってしまいます。その結果、さまざまな臨床症状を伴うことになります。
4. 染色体異常はどこで起こるの?

染色体異常は種々の原因で生じることがこれまでの実験などで分かっています。
例えば放射線や紫外線などは染色体を切断することが知られています。
また、ある薬物などは、細胞分裂のときに2つの染色体が1対1に均等に分かれるのを阻害しますし、細胞の老化も同様の染色体異常を誘発します。
このような染色体の異常はどの細胞でも起こりますが、例えは皮膚の一部でこのような異常が起こっても他の細胞が正常であれば個体としては全く影響を生じません。
ところが、精子や卵子で異常が起こると、それらの受精卵がトリソミーなどの異常になります。
そして、その受精卵から増殖する細胞は同じ異常を必ず受け継ぐので、その個体のすべての細胞がトリソミーとなり、その結果、トリソミーとしての臨床症状を示すことになります。
これらの染色体異常は精子や卵子を作る過程で起こりますが、女性の年齢の上昇に伴って異常をもつ卵子の頻度が急激に高くなります。(一方、男性の年齢上昇に伴う染色体異常の増加はほとんどないと言われています)
すなわち、発生頻度こそ違いますが、どのカップルも染色体異常の胎児を妊娠する可能性があります。とくに高齢女性は染色体異常の胎児を妊娠する頻度が高くなりますので、それに伴って流産の頻度も高くなると言えます。
5. 流産に見られる染色体異常
流産に見られる染色体異常には以下のようなものがあります。(図1)
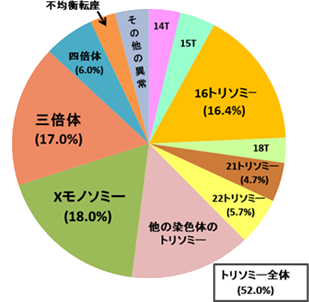
図1.流産に見られる各染色体異常の割合
(D.H. CarrとM. Gedeon(1975)より引用)
トリソミー
染色体の1つが過剰になったものをトリソミーと言いますが、そのうち常染色体(No.1からNo.22の染色体)のトリソミーが流産では高頻度で見られます。No.1染色体が過剰なら1トリソミー、No.18染色体が過剰なら18トリソミーと言います。流産で最も高頻度で見られるのは16トリソミーです。流産に見られるトリソミーのおよそ半数以上が常染色体のトリソミーです。一方、性染色体(XとY)のトリソミーは流産の原因にはなりません。
モノソミー
1対の染色体のうち1つを失った状態をモノソミーといいますが、常染色体のモノソミーでは最も小さい染色体の21モノソミーや22モノソミーがごく稀に見られるだけで、他の染色体のモノソミーは流産の中には見られません。ところが、Xモノソミーは流産で見られる染色体異常の16%ほどで高頻度で見られます。これは性染色体は通常女性はXX、男性はXYですが、Xモノソミーとはそのうちの1つを失ってXを1つしか持たない状態のものです。Xモノソミーになるとなぜ高頻度に流産になるかについてはまだよく分かっていません。
三倍体と四倍体
流産で見られる染色体異常のおよそ1/4近くがこれらの異常です。精子と卵子はそれぞれ染色体を23個(常染色体22個+性染色体1個、一倍体といいます)持っています。受精によってそれらが合体し、受精卵は23+23、計46個の染色体を持っています。ところが、1個の卵子に2つの精子が間違って受精すると、23+23+23で合計69個の染色体を持つ受精卵ができてしまいます。これが三倍体です。同様に3つの精子が受精すると四倍体(染色体数92個)になります。三倍体や四倍体は「倍数体」と呼ばれる異常ですが、このような受精卵はかなり高頻度に生じるようです。ただ、これらの多くは流産になり、出生するケースはほとんどありません。
染色体構造異常
染色体の形の異常です。よく見られる異常の種類に、①相互転座、②ロバートソン型転座、それに③逆位があります(図2)。このほかに、④欠失、⑤挿入、⑥環状染色体、⑦二動原体染色体などがあります。
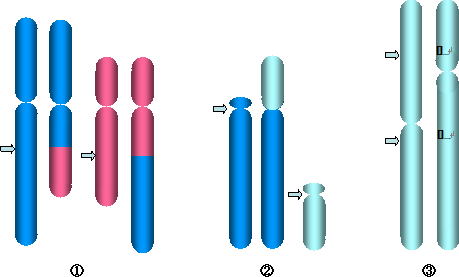
図2
①相互転座:青と赤の2つの染色体間で一部が互いに入れ替わっている。
②ロバートソン型転座:青と薄緑の2つの端部動原体型染色体の動原体部分で切れて、結合している。
短い部分には遺伝子が無いので、失っても問題にならない。
③逆位:左は正常染色体。矢印の2箇所で切れて、真中の部分が上下ひっくり返って再結合している。
このうち、図2に示した①~③は均衡型構造異常と言います。
形の異常はありますが、染色体(遺伝子)は量的に増加も減少もありません。
ですから、これらの構造異常を持っていても、臨床症状は全く見られないのです。
ところが、子に構造異常の染色体を受け継ぐと、その組合せによって不均衡な染色体構成となり、臨床症状を伴うことになります。
流産胎児に構造異常が見つかったとき、それが親から受け継いだものか、あるいは親の卵子や精子の形成過程や受精後の段階で生じたものかを両親の血液で検査することができます。
6. 染色体異常をもった受精卵の運命:発生、流産、出生

人でもっとも高頻度で染色体異常が実際に見つかるのは流産ですが、これらの情報からの推計や、生殖補助医療で残った受精卵の染色体データ(海外の調査)などに基づくと、受精卵のおよそ3割程度とか、かなりの高頻度で染色体異常を持っていると推測されています。
実験動物による観察などを含めて考えてみると、まず、これらの染色体異常をもつ受精卵の多くは受精後から着床直後の段階で発生を停止して、妊娠さえも自覚することなく失っていることが推測されます。
一方、染色体異常の受精卵のうち、異常の程度が比較的小さい(過剰や欠失の部分が小さい)染色体異常を持つものはその後も生存しますが、その多くは発生や発育に障害をもたらして胎児死亡となり流産になると思われます。
そして、染色体異常のうちごく一部の異常や性染色体異常などをもつ胎児だけがその後も発育し、出生に至ると考えられています。
例えば、21トリソミーや18トリソミーは出生時に比較的高頻度で見られますが、実は受精卵の段階で存在していた21トリソミーの8割ほどは流産になり2割だけが出生すること、18トリソミーでは95%ほどが流産になり、5%だけが出生していると推測されています。染色体異常はかなり小さい異常でも重大な発生の障害を伴うことが分かっています。
7. 流産の染色体は調べることができる
流産になったらその流産内容物の主に絨毛組織の一部を培養して染色体を観察することができます。
流産絨毛染色体検査では、流産の原因が染色体の異常によるものかどうかを調べます。
もしその原因が染色体異常であることが分かっても、その異常がくり返して起こる可能性があるか、あるいはないのかを知ることができます。
弊社では(昨年度の実績で)流産検体の98.5%について染色体検査結果を報告しています(国内では結果報告率が最も高い)。是非染色体検査もご検討ください。